睡不好的危害又多一个:增加骨折风险!
无论是主动的熬夜还是被动的失眠,睡眠不好几乎影响了我们所有的重要器官和系统——脑、心、肠胃以及免疫系统的「健康」,对了,睡不好还会导致肥胖。
现在,睡不好的健康危害又多了一项:增加骨折风险!
觉没睡好,骨折风险增加了
在讨论这个选题时,有个小插曲。
同事刚说完论文题目,我就开玩笑说:睡不好,就精神差,容易摔倒,骨折机率就大呗~
同事(目瞪口呆.jpg):研究结论……它确实是这样说的。
我:这个预判,真的没想到……
大家也都没想到吧,睡不好觉导致骨折风险增加,其中更多是通过增加意外跌倒来实现的。
睡不好,通过「跌倒」增加骨折风险
研究团队汇总分析了来自英国大型样本数据库近 40 万人长达 8 年的数据后发现:
不健康的睡眠模式会增加骨折风险,即随着睡眠风险评分(文末有自测量表)增加骨折风险也明显增加。如果所有参与者都调整为健康的睡眠模式,可以减少 17.4% 骨折病例的发生。
更有意思的是,研究人员发现因睡眠问题导致的骨折中,意外跌倒的作用大于降低骨骼矿物质密度。
6.4% ,但其中 24.6% 由意外跌倒间接导致,而大家预想中的因骨骼矿物质密度降低导致的骨折只有10.6%。[1]
睡 7-8 小时,骨折风险最低。睡太久或太短均会让骨折风险增加 5.2%,其中意外跌倒和降低骨骼矿物质密度起的作用分别为 19.0% 和 12.7%。
这是因为睡眠不足或质量差,会破坏身体姿势控制的稳定性,如果睡眠不足时还要从事高认识要求的工作,还可能诱发「冷冻效应」,这些都会增大你意外跌倒的机率,[2] 从而增加骨折风险。
另外,研究还发现,早睡早起的睡眠模式是骨折的保护因素,白天瞌睡则是骨折的危险因素。
睡不好,骨质疏松风险大
虽然在睡眠问题导致的骨折中,降低骨骼矿物质密度起的作用不及意外跌倒,但这个机制仍是非常重要的。
人体一直在进行新陈代谢,骨骼也不例外。破骨细胞负责破坏和吸收旧的骨骼组织,而成骨细胞则负责重建新的骨骼组织修复空缺。生长发育时,成骨细胞工作效率更高,人体才能长高。生长发育完成后,正常情况下,两者处于一种动态平衡,确保骨代谢正常进行。
失眠以及其他的不良睡眠习惯通过影响人体内环境增加破骨细胞的活性。
这样一来,成骨细胞重建的速度跟不上破骨细胞破坏的速度,骨代谢变成负平衡,导致骨骼密度降低,骨骼强度减弱,进而出现骨质疏松,发生骨质疏松性骨折。
意外跌倒变多,再加上不再「强硬」的骨骼,骨折风险增加也就是意料之中的事了。
骨质疏松,
年轻人要这么早就关注吗?
需要,甚至可以说越早越好。
虽然说骨质疏松是个老年人常见病,但骨质疏松症的发生跟你年轻时积累的基础骨量和年龄增加后骨量流失密切相关。
30岁骨量最高峰,补钙要趁早
人体骨骼中的矿物含量(简单点理解,就是钙)在 20-30 岁达到最高的峰值骨量,年轻时骨量积累水平越高,中老年后发生骨质疏松症的时间就越晚,症状与程度也越轻。[3]
因此,我一直都强调,补钙要从儿童期就打好基础,要确保整个童年、青春期和成年早期都摄入足够的钙和维生素D,这样也有助于预防老年骨质疏松。
像我奶奶就是年轻时不注意补钙,完全不进行户外活动,导致老年时患上了重度骨质疏松,特别影响生活质量。
当然,这也不是说,30岁后补钙就不吸收了,就算错过积累骨量的黄金时期,之后补钙仍是有意义的。具体怎么补,请看:「补钙」要趁早,过了30补不了?补钙都有年龄危机了……
没症状+不重视,发现就晚了
骨折是骨质疏松最严重的后果,却是骨质疏松患者最常见的首发症状和就诊原因。[4]
因为低骨量状态和骨质疏松症前期通常没有明显的临床症状,再加上我国居民大多没意识到预防骨质疏松的重要性,40 岁以上的居民中很少做骨密度检测,这就导致大多数人发现时已经出现严重症状,错过了最佳干预的时期。
中老年女性骨质疏松问题最严重
绝经后的女性因为激素影响,骨质疏松问题会更严重。
关注我的读者朋友绝大多数都是女性,所以,我要特别强调,大家一定要尽早重视自己的骨骼健康。
根据2018年我国首次中国居民骨质疏松症流行病学调查的数据显示,骨质疏松症已经成为我国50岁以上人群的重要健康问题,中老年女性骨质疏松问题尤为严重,患病率约是男性的 2-5倍。
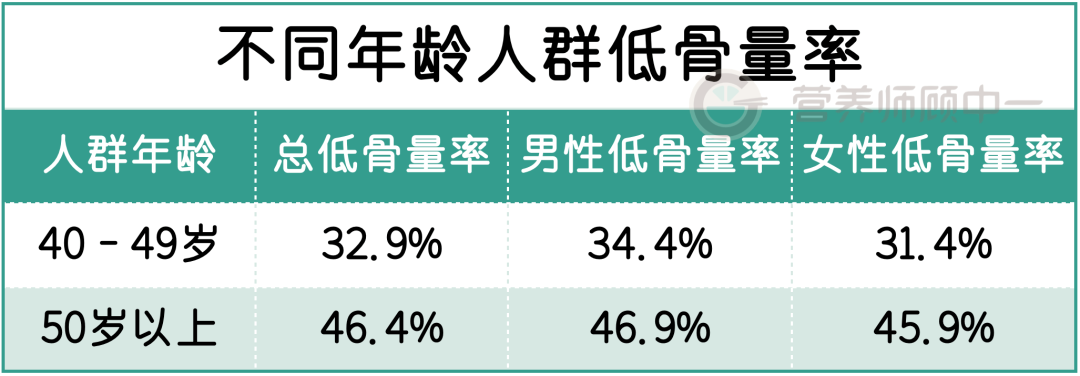
这次的调查还发现,我国低骨量人群庞大, 是骨质疏松症的高危人群。40-49岁的中年人群中低骨量人群占比将近 1/3,到了50岁以上人群中这一比例高达 46.4%。
数据来自:参考资料[3]
除了睡觉,还能做点啥?
研究团队的负责人郑厚峰博士表示,在保持健康的睡眠方式之外,预防骨折的最好方法就是提高骨密度与肌力。
这跟我一直以来的观点是一致的,我一直都强调,预防摔倒、骨折,关键是要预防肌肉衰减和骨质疏松。
防跌倒防骨折,年轻时多「储存」肌肉
研究显示:相比于肌肉更少的人群,肌肉多的人和肌肉力量正常的人往往寿命更长一些。
人到中年以后,平均每年大约会丢失3%的肌肉。之所以出现这种情况,除了年龄相关的生理规律外,久坐不动的生活方式也是非常大的影响因素,只要两三个星期静止不动,就足以减少肌肉量以及力量。
肌肉力量不足尤其是腿部肌肉力量下降就很容易导致跌倒。进而出现骨折等一系列影响生活质量的疾病,这些都会大大增加死亡的风险。
要想对抗肌肉减少这一现象,首先应当从年轻时候就多「储存」肌肉,可以通过多做一些抗阻力的训练,比如哑铃操、俯卧撑、负重器械训练、举重、弹力带等,一般建议每周至少2次,每个部位训练到位后间隔48小时以上再进行进一步训练。
其次是进行一些耐力训练或者有氧训练。建议每周进行至少150分钟的中等强度的身体活动,比如骑自行车、慢跑,甚至于走路对于维持肌肉力量也是很重要的,身体条件相对不足的人可以考虑慢走。
在这也提醒一下大家,俗话说的“千金难买老来瘦”其实是一个需要扭转的误区。
预防骨质疏松,注意补足这些营养
从营养的角度,对于骨质疏松的干预,更多的时候是集中在年轻时期及早预防,而不是等女性绝经期后由于激素水平的下降,或70岁后因骨代谢因子紊乱,骨质大量流失,已经出现了骨折、跌倒等意外之后再进行干预。
热量和蛋白质
饮食方面,最重要的是热量,其次是蛋白质。
每餐大约20克的蛋白质对于年轻人就已足够,但70岁以上的老年人群可能需要更多的蛋白质才能够维持肌肉的生长,有的学者建议每餐应达到 35 克。
另外,乳清蛋白、肉、鱼、蛋类等亮氨酸丰富的食物,对于调节肌肉生长也很重要。
钙
对于多数人群,每日应当保证充足的钙的摄入。
每100毫升牛奶就可以带来110毫克左右的钙。如果能够做到每天喝一包奶加上一小杯酸奶,再吃够绿叶蔬菜和十字花科蔬菜,钙摄入量也就够了,可以不用吃钙片了。
但老年人容易钙摄入不足,通过补充剂来额外地增加钙摄入也是有必要的。
不过还是要注意,一般钙剂的吸收率谈不上太高(主要是靠钙元素的剂量高)同时对健康的效果也不如天然食物那样全面均衡,还是应该优先通过饮食来补充钙。
另外,有些老年人有喝浓茶的习惯,而浓茶会影响钙质的吸收。
维生素D
维生素D可以起到促进骨吸收的作用,如果维生素D缺乏,对于骨骼健康很不利,考虑到目前国内维生素D缺乏的现象很普遍,更加要重视维生素D的补充!
维生素D缺乏的人群,每天补充2000IU以下也还是比较安全的。如果只是预防性的补充,可以考虑每天400IU的剂量。
当然更好的选择还是保证户外活动,比如一般建议每天保证一个小时的户外活动,不但可以帮助获得维生素D,增加钙的吸收,对于精神调剂也很有用!
不过我个人反对通过面部暴露于紫外线来获得维生素D,最多考虑晒一晒四肢,最好还是全身做适度的物理防晒。
总之,坚持运动特别是抗阻力训练,保证充足的营养,都可以帮助我们提前「储存」肌肉和骨量,预防骨折。
如果家中有老人,还可以对 居家环境进行适老化改造(具体操作可点击链接阅读),最大程度地减少老人摔倒的风险。
你最近睡得怎么样?自测量表得分多少啊?
睡眠风险自测量表
1、你是否有夜间入睡困难,或者睡觉中途会醒来?
①从不/很少 ②有时 ③经常 ④拒绝回答
2、每24小时大概睡眠多少小时?(包括小睡)
①<7 ②7-8 ③>8
3、你白天工作、阅读、驾驶时,是否会无意中打瞌睡或睡着?
①从不/很少②有时 ③经常 ④总是
4、你认为自己属于哪种类型的人?
①早起的人 ②倾向于早起的人 ③倾向于晚睡的人 ④晚睡的人
评分标准(总分 0-4 分,分数越低,代表睡眠习惯和睡眠质量越好):
第一题:①0分 ②1分 ③1分
第二题:①1分 ②0分 ③1分
第四和第五题:①0分 ②0分 ③1分 ④1分
参考资料
[1] Qian, Y., Xia, J., Liu, KQ. et al. Observational and genetic evidence highlight the association of human sleep behaviors with the incidence of fracture. Commun Biol 4, 1339 (2021). doi.org/10.1038/s42003-021-02861-0
[2] Rébecca Robillard, et al. Effects of increased homeostatic sleep pressure on postural control and their modulation by attentional resources. Clinical Neurophysiology 122.9(2011): doi:10.1016/j.clinph.2011.02.010.
[3] 国家卫生健康委发布中国骨质疏松症流行病学调查结果 https://www.chinacdc.cn/gsywlswxx_9498/crbs/201812/t20181217_198289.html
[4] 邱贵兴,裴福兴,胡侦明,唐佩福,薛庆云,杨惠林,陶天遵,赵宇.中国骨质疏松性骨折诊疗指南——骨质疏松性骨折诊断及治疗原则[J].黑龙江科学,2018,9(02):85-88+95.
文章来源:营养师顾中一,版权归原作者所有,如有侵权,请联系我们及时删除。